- 2026年4月11日
- 2026年4月10日
骨粗鬆症の治療種類を徹底解説〜薬物療法から運動療法まで選択肢がわかる

「骨粗鬆症と言われたけど、どんな治療があるの?」
そう感じている方は、決して少なくありません。骨粗鬆症は、骨密度が低下して骨がもろくなる疾患です。転倒や軽い衝撃でも骨折しやすくなり、一度の骨折が「要介護」や「寝たきり」のきっかけになることもあります。
だからこそ、治療の選択肢をきちんと知ることが大切です。薬物療法・運動療法・食事療法・転倒予防指導…それぞれに役割があり、組み合わせることで効果が高まります。
この記事では、整形外科専門医の立場から、骨粗鬆症の治療種類をわかりやすく解説します。あなたに合った治療法を見つけるヒントとして、ぜひ最後までお読みください。
骨粗鬆症とは〜なぜ治療が必要なのか
骨粗鬆症は、骨の強度が低下し、骨折リスクが高まる疾患です。
骨は常に「骨吸収(古い骨を壊す)」と「骨形成(新しい骨を作る)」を繰り返しています。このバランスが崩れ、骨吸収が骨形成を上回ると、骨量が減少して骨粗鬆症へと進行します。特に高齢者では、背骨(圧迫骨折)・大腿骨(太ももの付け根)・手首・肩などに骨折が起こりやすくなります。
日本では、腰椎あるいは大腿骨近位部のいずれかで骨粗鬆症と判断される方が約1,280万人(男性300万人・女性980万人)と推定されています。超高齢社会の進行とともに、患者数はさらに増加傾向にあります。
「転んで骨折 → 入院 → 筋力低下 → 歩行困難 → 寝たきり」という悪循環は、整形外科領域で最も避けるべき問題の一つです。
だからこそ現在の整形外科医療では、「骨折してから治療する」のではなく、「骨折を未然に防ぐ」ことが最重要課題とされています。治療の目的は、単なる数値改善ではなく、骨折しない身体・自分の足で歩き続けられる生活・健康寿命の延伸にあります。
骨粗鬆症の治療種類〜全体像を把握しよう
骨粗鬆症の治療は、大きく以下の4つに分類されます。
- 薬物療法…骨吸収抑制薬・骨形成促進薬などを使用
- 運動療法…骨への負荷刺激と筋力強化
- 食事療法…カルシウム・ビタミンDなどの栄養管理
- 転倒予防指導…生活環境・姿勢・バランス改善
これらは単独で行うよりも、組み合わせることで相乗効果が生まれます。患者さまの骨密度・骨代謝マーカー・生活状況・既往歴などを総合的に評価したうえで、最適な治療プランを組み立てることが重要です。
どの治療が自分に合っているか、一人で判断するのは難しいものです。専門医に相談しながら、一緒に考えていきましょう。
薬物療法〜骨粗鬆症治療の中心的な柱
骨吸収抑制薬
骨吸収抑制薬は、骨を壊す細胞(破骨細胞)の働きを抑え、骨密度の低下を防ぐ薬です。
代表的なものとして、ビスホスホネート製剤があります。内服薬(週1回・月1回など)と注射製剤(年1回など)があり、患者さまのライフスタイルや飲み込みの状態に合わせて選択します。服用時は十分な水で飲み、30分は横にならないなどの注意点があります。
また、デノスマブ(抗RANKL抗体)は半年に1回の皮下注射で、破骨細胞の分化・活性化を強力に抑制します。内服が難しい方や、より強力な骨吸収抑制が必要な方に適しています。
閉経後女性には、選択的エストロゲン受容体モジュレーター(SERM)も選択肢の一つです。骨への女性ホルモン様作用により骨密度を維持しながら、乳房や子宮への影響を最小限に抑える特徴があります。
骨形成促進薬
骨形成促進薬は、骨を作る細胞(骨芽細胞)を活性化し、新しい骨の形成を促す薬です。
テリパラチド(副甲状腺ホルモン製剤)は、骨折リスクが特に高い方や、骨吸収抑制薬で効果が不十分な方に使用されます。毎日または週2回の自己注射が必要ですが、骨密度の改善効果は高く、椎体骨折の予防効果が認められています。
ロモソズマブは、骨形成を促進しながら骨吸収も抑制するという二重の作用を持つ注射製剤です。月1回の皮下注射で、骨密度を短期間で大きく改善できる可能性があります。ただし、心血管疾患のリスクがある方への使用には慎重な判断が必要です。
カルシウム・ビタミンD製剤
薬物療法の基盤として、カルシウム製剤や活性型ビタミンD3製剤が使用されます。骨の材料となるカルシウムの吸収を助け、骨代謝を正常に保つ役割を担います。食事だけでは摂取量が不足しがちな方に特に有用です。
薬の種類・投与方法・期間は、骨密度の数値・骨代謝マーカー・骨折の既往・他の疾患や服用薬との兼ね合いを考慮して決定します。自己判断で中断せず、定期的な受診と検査を続けることが大切です。
運動療法〜骨を強くする「動く」という処方箋
なぜ運動が骨粗鬆症に効くのか
骨は、適切な負荷がかかることで強くなります。
運動による骨への機械的刺激が、骨形成を促進することは広く知られています。逆に、運動不足が続くと骨への刺激が減り、骨密度の低下が加速します。デスクワークや在宅時間の増加が骨粗鬆症の一因とされているのも、このためです。
「運動が大事とはわかっているけど、転倒が怖くて…」という声をよく聞きます。確かに、骨がもろい状態での無理な運動は逆効果になることもあります。だからこそ、専門家の指導のもとで安全に行うことが重要です。
骨粗鬆症に適した運動の種類
骨粗鬆症の運動療法では、主に以下の種類が推奨されます。
- 荷重運動…ウォーキング・軽いジョギング・階段昇降など。重力に抗して体を支えることで骨への刺激になります。
- 筋力トレーニング…スクワット・かかと上げ・背筋強化など。筋肉が骨を引っ張る力が骨形成を促します。
- バランストレーニング…片足立ち・タンデム歩行など。転倒予防に直結する重要な要素です。
当院では、理学療法士が患者さまの筋力・バランス・歩行状態を丁寧に評価したうえで、個別の運動プログラムを作成しています。「どの運動をどのくらいやればいいか」を具体的にお伝えすることで、安心して続けられる環境を整えています。
運動療法の注意点
骨粗鬆症がある方は、転倒・衝突・急激な負荷に注意が必要です。
すでに椎体骨折がある方では、体幹の前屈を伴う運動(腹筋運動など)は骨折を悪化させるリスクがあります。また、高強度の運動よりも、継続できる中程度の運動を習慣化することが長期的な効果につながります。まずは専門医・理学療法士に相談してから始めることをお勧めします。

食事療法〜骨を作る栄養素を毎日の食卓から
カルシウムとビタミンDが最重要
骨の主成分はカルシウムです。
成人が1日に必要なカルシウム量は一般的に700〜800mgとされており、骨粗鬆症の方ではさらに多くの摂取が推奨される場合があります。乳製品(牛乳・チーズ・ヨーグルト)・小魚・豆腐・小松菜などが豊富な食品源です。
ただし、カルシウムだけを摂っても十分ではありません。カルシウムの腸管吸収を助けるのがビタミンDです。ビタミンDは、鮭・さんま・きのこ類などに含まれるほか、日光を浴びることで皮膚でも合成されます。適度な日光浴(1日15〜30分程度)も骨の健康に役立ちます。
骨粗鬆症に関係するその他の栄養素
ビタミンKは、骨タンパク質(オステオカルシン)の活性化に関与し、骨形成を助けます。納豆・ほうれん草・ブロッコリーなどに多く含まれます。
タンパク質も骨の土台となるコラーゲンの材料として重要です。肉・魚・卵・大豆製品をバランスよく摂ることが大切です。一方、過剰なアルコール・カフェイン・塩分はカルシウムの排泄を促進するため、控えめにすることが望ましいとされています。
食事だけで必要量を満たすのが難しい場合は、サプリメントや薬剤による補充も検討します。ただし、過剰摂取にも注意が必要なため、医師や管理栄養士に相談しながら進めることをお勧めします。
転倒予防指導〜骨折を防ぐ最後の砦
転倒リスクを正しく評価する
骨粗鬆症の治療において、転倒予防は薬物療法と同じくらい重要です。
どれだけ骨密度が改善しても、転倒してしまえば骨折のリスクは高まります。特に高齢者では、筋力低下・バランス障害・視力低下・薬の副作用(ふらつき)・自宅環境の問題など、複数の転倒リスク因子が重なっていることが多いです。
当院では、歩行状態・姿勢・筋力バランスを丁寧にチェックし、個別の転倒リスクを評価します。「自分はまだ大丈夫」と思っていた方が、実は転倒リスクが高かったというケースも少なくありません。
自宅環境の整備と生活指導
転倒予防には、自宅環境の見直しも欠かせません。
- 段差の解消・手すりの設置
- 滑りやすいマットの除去
- 夜間の足元照明の確保
- 適切な靴・スリッパの選択
これらの環境整備と合わせて、バランストレーニング・歩行訓練・姿勢改善指導を組み合わせることで、転倒リスクを大幅に下げることができます。「骨折しない身体づくり」は、薬だけでは完成しません。生活全体を見直すことが、本当の意味での骨粗鬆症治療です。
骨粗鬆症の検査〜治療の前にまず「現状把握」を
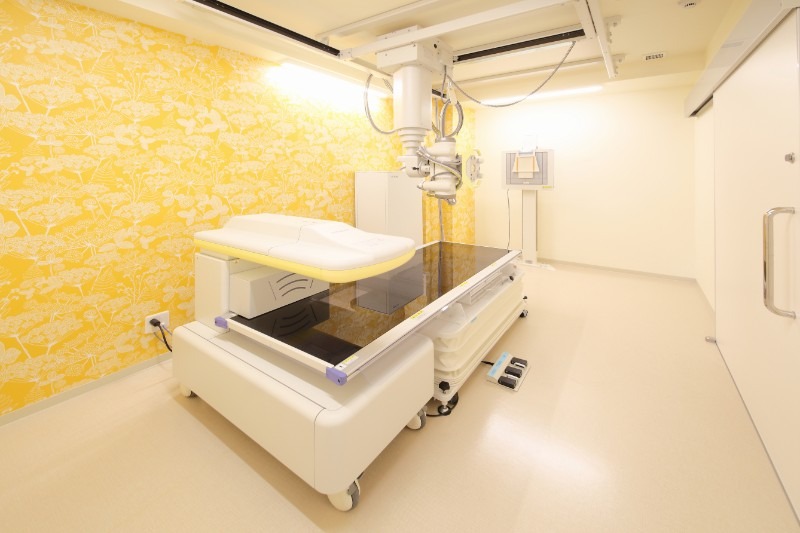
DXA法による骨密度測定
骨粗鬆症の治療を始める前に、まず現状を正確に把握することが重要です。
当院では、DXA(二重エネルギーX線吸収測定)法による骨密度測定を実施しています。腰椎と大腿骨近位部の骨密度を正確に測定し、将来の骨折リスクを数値として評価します。この検査は痛みがなく、短時間で完了します。
骨密度の結果は「若年成人平均値(YAM)」との比較で示され、70%未満で骨粗鬆症と診断されます。数値を把握することで、治療の必要性・治療効果の確認・治療方針の見直しが可能になります。
血液検査による骨代謝マーカー評価
骨密度測定と合わせて、血液検査による骨代謝マーカーの確認も行います。
骨代謝マーカーとは、骨の作られ方(骨形成マーカー)と壊れ方(骨吸収マーカー)を反映する血液・尿中の物質です。これを測定することで、現在の骨代謝の状態を把握し、どのタイプの薬が最も適しているかを判断できます。また、治療開始後の効果確認にも活用します。
「骨密度の数値だけ見ていればいい」というわけではありません。骨代謝の状態を把握してこそ、最適な治療方針が立てられます。
こんな方は早めの受診を〜骨粗鬆症のリスクチェック
以下に当てはまる方は、骨粗鬆症の早期検査をお勧めします。
- 50歳以上の女性
- 閉経後の女性
- 身長が縮んできた
- 背中が丸くなってきた
- 以前に骨折したことがある
- 家族に骨粗鬆症がいる
- 長期ステロイド治療中
- 運動不足が続いている
骨粗鬆症は、初期には自覚症状がほとんどありません。「痛くないから大丈夫」と思っていても、気づかないうちに骨密度が低下していることがあります。
「骨折してから後悔する前に、今すぐ骨の状態を確認することが、健康寿命を守る最初の一歩です。」
小さな違和感や「最近なんとなく背中が痛い」という症状も、骨粗鬆症のサインである可能性があります。気になることがあれば、どうぞお気軽にご相談ください。
まとめ〜あなたに合った治療法を一緒に見つけましょう
骨粗鬆症の治療は、一つではありません。
薬物療法(骨吸収抑制薬・骨形成促進薬・カルシウム・ビタミンD)・運動療法・食事療法・転倒予防指導を組み合わせることで、骨折リスクを大幅に下げることができます。大切なのは、自分の骨の状態を正確に把握し、専門医と相談しながら継続することです。
渚うめだ整形外科クリニックでは、DXA法による骨密度測定・骨代謝マーカー検査・薬物療法・理学療法士による運動指導・転倒予防指導を組み合わせた「総合的骨折予防プログラム」を提供しています。
目指しているのは、単なる数値改善ではありません。骨折しない身体・自分の足で歩き続けられる生活・介護に頼らない老後・健康寿命の延伸という、人生の質(QOL)を守る医療です。
「まだ大丈夫」と思っているうちに、ぜひ一度ご相談ください。大阪府枚方市・京阪本線「御殿山駅」徒歩3分の渚うめだ整形外科クリニックで、あなたに合った治療法を一緒に考えます。
骨粗鬆症の相談を進めたい方へ
初診の流れや所要時間の目安を確認しながら、WEB予約へ進めます。症状がはっきりしない段階でも相談の入口として使いやすい導線です。
WEB予約を見る関連リンク
次の一歩
治療の考え方や検査内容を先に確認したいときは、診療案内から全体像をつかむと相談しやすくなります。
骨粗しょう症の診療案内を見る【著者情報】

渚うめだ整形外科クリニック 院長 梅田 眞志
関西医科大学卒業後、同大学大学院博士課程を修了し、再生医療の研究に従事。医学博士。
これまで、八尾徳州会病院、天心堂病院、社会保険滋賀病院、弘道会 萱島生野病院、関西医大枚方病院などで、脊椎疾患・関節疾患・骨粗鬆症・骨折などの外傷治療に幅広く携わってきました。
2018年に渚うめだ整形外科クリニックを開院。地域に根ざした整形外科医療を通じて、運動器疾患のかかりつけ医として診療を行っています。
主な経歴
・2000年 関西医科大学 卒業
・2008年 関西医科大学大学院 博士課程修了(再生医療の研究に従事)
・八尾徳州会病院
・天心堂病院
・社会保険滋賀病院
・弘道会 萱島生野病院 整形外科 医長
・関西医大枚方病院 整形外科(脊椎外科・骨粗鬆症担当)
・2018年 渚うめだ整形外科クリニック 開院
資格・所属学会
日本整形外科学会 整形外科専門医/日本整形外科学会 認定運動器リハビリテーション医/日本整形外科学会 認定リウマチ医/日本整形外科学会 認定脊椎脊髄病医/日本骨粗鬆学会認定医
日本整形外科学会、日本骨粗鬆学会、日本骨折治療学会、日本抗加齢学会に所属。国内外の学会・シンポジウムでも多数の講演実績があります。
